Diagnostika celiakie
Mnoho pacientů s celiakií (cca 85-90%) stále uniká správné diagnóze a jsou vystaveni riziku pozdních komplikací neléčené celiakie jako například:- Poruchy růstu
- Opožděná puberta
- Pozdní menarche
- častější potraty
- U mužů hypogonadizmus, oligospermie
- Osteopatie
- Epilepsie
- Deprese
- Vysoké riziko vzniku maligního lymfomu (po 10 letech trvání nemoci až v 15% případů) [15] U nemocných s celiakií je zvýšený výskyt nádorů i mimo trávicí trakt.
Vysoký výskyt jiných forem celiakie, než formy klasické, významná rizika spojená s pozdní diagnostikou a terapií ve formě asociovaných autoimunních chorob a závažných komplikací vyžadují proto zavedení cíleného screeningu:
- Pro osoby s rizikovými chorobami
- S podezřelými / nespecifickými symptomy
- S autoimunními chorobami asociovanými s celiakií
- Příbuzné jedinců s celiakií
Genetické vyšetření celiakie
Díky rozšíření metodiky využívající genetické mikročipy s ohromnou kapacitou se stává genetické vyšetření finančně dostupnější metodou a otázka nových možností screeningových vyšetření je opět otevřena.
Genetické testy vyšetřující vrozené predispozice k celiakii dosahují nejvyšší senzitivity:
- Stran samotného provedení testu (záchytu hledaných mutací)
- Tak stran záchytu všech poteniconálně ohrožených pacientů vznikem celiakie
Při záchytu genetické predispozice - pozitivních genetických testech k celiakii je ještě cca 50-60% jedinců bez onemocnění a nemusí dodržovat bezlepkovou dietu. Můžeme však již mluvit o riziku vzniku cleiakie a nutnosti provedení dalších cílených vyšetření v přápadě podezření na celiakii a ev. o vhodnosti opakování screeningových vyšetření na celiakii v čase, neboť celiakie může vzniknout kdykoliv během života.
Pokud je tedy genetická dispozice k celiakii odhalena, mělo by následovat serologické vyšetření vyšetření protilátek proti tkáňové transglutamináze – IgA AtTGA (při selektivním IgA deficitu i ve třídě IgG), eventuelně daších protilátek [13] ev. doplnit ještě biopsii sliznice tenkého střeva a další vyšetření v potřebném rozsahu.
Pokud se v bioptovaném vzorku potvrdí známky zánětu, je celiakie definitivně potvrzena a doživotní dodržování bezlepkové diety je nutné. Serologické i bioptické vyšetření musí být realizováno před zahájením bezlepkové diety, ev. opakováno s časovým odstupem.
Všichni pacienti, u kterých byla diagnostikována celiakie musí být dispenzarozováni gastroenterologem a pravidelně vyšetřováni, aby se dalo předcházet ev. komplikacím onemocnění.
Význam genetických testů ve screeningu celiakie
- Testing screen positives for HLA-DQ, or carrying out HLA-DQ and further serology could have reduced unnecessary gastroscopies due to false-positive serology by at least 40% and by over 70%, respectively
- Screening with TG2 IgA serology and requiring biopsy confirmation caused the community prevalence of CD to be substantially underestimated.
- Testing for HLA-DQ genes and confirmatory serology could reduce the numbers of unnecessary gastroscopies.
Směrnice - Guidelines pro diagnózu celiakie
Evropské , resp. Severoamerické společnosti pro pediatrickou gastroenterologii, hepatologii a výživu (ESPGHAN, NAPSGHAN) 1990:
- Diagnostická kritéria, kterých se lze přidržet i v diagnostice celiakie dospělých:
- Anamnéza a klinické příznaky kompatibilní s CS
- Pozitivita sérologických markerů celiakie (protilátky)
- Biopsie-histologie s pozitivním nálezem kompatibilním s CS u nemocného staršího 2 let
- Zřetelná klinická a sérologická odpověď na bezlepkovou dietu
- Vyloučení onemocnění s podobnými klinickými projevy. [13]
ESPGHAN 2010:
A) Child of a close relative with celiac or a related condition such as Down syndrome, Type 1 Diabetes, or short stature:
- 1. Záchyt genetické dispozice genetickými testy na HLA DQ2 / HLA DQ8 (cca u 40% celk. populace)
- 2. tissue transglutaminase antibody (TTG-IgA) test + total serum IgA test;
- Greater than three times normal
- 3. biopsy
- Positive but less than three times normal
- 3. endomysial antibody (EMA) test
- Positive
- 4. biopsy
- Negative
- 4. further investigation, while the child stays on a normal diet
B) Child who has clinical symptoms - definitive diagnosis without biopsy under certain strictly defined circumstances:
- 1. TTG-IgA - greater than 10 times normal
- 2. The EMA - at least 10 times normal
- 3. positive DQ 2 or DQ 8
- 4. positive response to the gluten-free diet
- New criteria for children will apply for adults in the same circumstances
Dr. Alessio Fasano
- Director of the Center for Celiac Research at Massachusetts General Hospital
- 4/5 of factors to diagnose celiac disease (Květen 2013):
- Symptoms of celiac disease
- Positive results on the very celiac-specific tTG-IgA and the EMA-IgA blood tests
- Positive celiac gene test results
- An endoscopy and biopsy showing villous atrophy
- Resolution of symptoms on the gluten-free diet
American College of Gastroenterology (AGA) 2013
- Clinical Guidelines:
- Diagnosis and Management of Celiac Disease, reiterated that an endoscopy with biopsy "is a critical component of the diagnostic evaluation for persons with suspected CD [celiac disease] and is recommended to confirm the diagnosis."
Serologické testy na celiakii:
AGA, AGG protilátky proti gliadinu
Protilátky proti gliadinu jsou v diagnostice celiakie stanovovány i navzdory jejich nízké citlivosti a specificitě. Při stanovování se využívá komerčních ELISA setů, využívajících jako antigen purifikovaný gliadin na mikrotitračních destičkách. Specificita a senzitivita stanovení je závislá na typu použitého antigenu, resp. na způsobu jeho purifikace. [22]Aplikace a-gliadinu jako antigenu zvyšuje dle některých studií senzitivitu testu 3x při porovnání se surovým gliadinem. Vzhledem ke značené heterogenitě používaných antigenů je zcela zásadní otázkou standardizace tohoto vyšetření. Mezinárodní, mezilaboratorní systém standardizace je již realizován v některých evropských zemích systémem, který vypracoval prof. Stern z Tübingen v Německu. [22]
Testy sloužily především k cílené diagnostice a dlohodobém sledování nemocných s céliakií [43]
Antigliadinové protilátky (AGA) v obou třídách IgA i IgG mají široké rozmezí hodnot senzitivity a specificity. Pozitivní predikční hodnota je velmi nízká. [13] Přítomnost AGA neznamená vždy důkaz celiakie. Antigliadinové protilátky jsou spíše projevem zvýšené permeability stěny střevní pro bílkovinu a nemusí mít vztah k celiakii [3]
AGA mohou být pozitivní u celé řady onemocnění:
- Oportunní gastrointestinální infekce
- Alergie na bílkovinu kravského mléka
- IgA nefropatie
- Nespecifické střevní záněty apod.
- Byly nalezeny také u zdravých jedinců
- IgA AGA senzitivita 73–89% [9], 65-95% [22] specifita 72–89% [9], 84-100% [22]
- Hladina klesá při bezlepkové dietě více u IgA než IgG protilátek.[22]
- IgG AGA senzitivita 75–85% [9],80-95% [22] specifita 75–90% [9], 70-95% [22]
- Jako antigen byl užíván purifikovaný a-gliadin. [22]
- Kity Dialab (dAGA/G): citlivost, specificita a přesnost AGA (84,8; 100; 89,5), AGG (88,6; 100; 92,1).
- Běžně používané AGA (Dialab) vykazují přesnost 95,6%. [43]
- Kocna et al., 2005: AGA-A/AGA-G senzitivita 0.970, specificita 0.462, pozitivní predikce 0.604, negativní predikce 0.949, přesnost 0.695. [14]
DGP protilátky proti deaminovaným gliadinovým peptidům
Stanovují se protilátky ve třídách IgA a IgG a tyto sety by měly vykazovat vyšší specificitu a citlivost než používaný purifikovaný gliadin.
- Kity Quanta Lite Gliadin IgA II a IgG II (iDGPA/G; Inova Diagnostics): citlivost, specificita a přesnost iDGPA (89,9; 97,1; 92,1), iDGPG (84,8; 100; 89,5).
- Inova vykazuje přesnost 96,5 %. [43]
- Anti-gliadin ELISA IgA a IgG (eDGPA/G; Euroimmun): citlivost, specificita a přesnost eDGPA (72,2; 68,6; 71,1), eDGPG (73,4; 68,6; 71,[9]. [43]
- Přesnost dosahuje vyšších hodnot, jsou-li protilátky IgA a IgG posuzovány současně iDGPA nebo iDGPG (96,5 %), eDGPA nebo eDGPG (78,1 %).
AtTG protilátky proti tkáňové transglutaminase
Enzym transglutináza byl popsán teprve v roce 1997 - nejrychleji reaguje na stav pacienta.
Při nasazení bezlepkové diety hladina protilátek v krvi rychle klesá. Pokud hladina neklesá a pacient tvrdí, že dietu drží, je možné, že konzumuje potraviny, v nichž není lepek na první pohled tak patrný a dodržování diety musí být přísnější. [2]
Stanovení protilátek proti tkáňové transglutaminase třídy IgA bylo doporučeno pro screening celiakie, jako primární, základní test. [1, 9]
Vyšetření AtTGA (antigenem by měla být humánní rekombinantní transglutamináza) ELISA metodou je relativně levné a vhodné pro screeningové programy.
Pozitivitu AtTGA je nutno ověřit biopsií sliznice tenkého střeva.
Falešně pozitivní mohou být AtTGA u:
- Chronických jaterních a ledvinných onemocnění
- Monoklonální gamapatie
- U dalších autoimunit [13]
Negativita IgA, IgG prakticky vylučuje celiakii, pozitivní predikční hodnota je nižší než u EMA.
Protilátky se vyšetřují také ve třídě IgG při screeningu osob s IgA deficitem, kdy AGA, atTG a EmA jsou negativní. [43]
- ELISA metoda s liským rekombinantním antigenem výrazně snižuje falešnou pozitivitu testů prováděných s morčecím antigenem.
- Klasická sandwichová ELISA s anti-IgA sekundární protilátkou značenou peroxidázou, substrát je TMB:
- Specificita uváděná výrobcem je 97.6%, senzitivita 100%.
- Referenční hodnoty anti-tTG jsou pro IgA 0-10 U/ml, hodnoty > 10 U/ml jsou hodnoceny jako pozitivní,
- Pro IgG jsou referenční meze 0-15 U/ml. [44]
- Diagnostická specificita stanovení byla 100% a senzitivita 78,4%.
- Metoda ImmunoDot může být použita pro screening celiakie v klinických laboratořích. [43]
- Kity Dialab: citlivost, specificita a přesnost atTG (89;9;100;93;43)
- Kocna et al., 2005: gp-atTG: senzitivita 0.877, specificita 0.687, poz. predikce 0.682, neg. predikce 0.880, přesnost 0.769;
- hr-atTG: senzitivita 0.930, specificita 0.904, poz. predikce 0.888, neg. predikce 0.940, přesnost 0.916 [14]
- Vysoce senzitivní v 90–98 % i specifické v 95–97 %. [9]
- Finské rychlotesty Biocard
- Od srpna 2006 dostupné v ČR
- K rychlému skríningu IgA protilátek tTGA z kapky krve
- Imunochromatografický, kvalitativní test
- Uváděná senzitivita je 96,3% a specificita 89,7%.
- Testy jsou distribuovány v baleních po 10 do ordinací praktických a dětských lékařů, alergologů, gynekologů ap.
- Jsou vhodné i pro domácí užití

Při pozitivní AtTGA je dalším krokem biopsie střevní sliznice, která zůstává zlatým standardem diagnostiky CS. K histologickému vyšetření u dětských i dospělých jedinců je dostatečná biopsie sliznice aborálního duodena (minimálně pod Vaterovou papilou) = lze zvládnout gastroskopicky.
Při výrazném podezření má být biopsie provedena vždy a to nezávisle na výsledku sérologického vyšetření !!!
Screening se provádí u jedinců, kteří konzumují stravu s obsahem lepku. [45]
EMA, EmA, AEP, AEA protilátky proti endomysiu
Endomysium je pojivový tkáňový protein hladkého svalu, lokalizovaný mezi myofibrilami. Substrátem pro EmA bývá hladká svalovina opičího jícnu nebo lidského pupečníku. [22]
Vyšetření endomysiálních protilátek je vysoce citlivé a odhalí celiakii ve více než 95%. Pozitivita protilátek však pro definitivní závěr nestačí, k vyslovení diagnózy tak závažného onemocnění je nutno histologické vyšetření střevní sliznice. [1]
Pozitiva AEP
- se nalézá téměř výlučně u celiakie.
- Přítomné AEA jsou markerem glutenem spuštěného autoimunitního procesu, který je spojen se slizničním poškozením, ale mohou být pozitivní i u latentního onemocnění s ještě normální střevní sliznicí. [10]
- I nízké hladiny EMA jsou specifické pro celiakii, jen raritně jsou EMA nalezeny při absenci onemocnění. [13]
- U každého pacienta je vždy nutno vyšetřit nejen sérové IgA, ale je nutno je detekovat v izotypu IgG nebo IgM, neboť při IgA deficitu mohou být vyšetřované IgA protilátky negativní. [10]Negativní EmA IgA protilátky vykazují nemocní se selektivním IgA deficitem, toto onemocnění se vyskytuje u pacientů s céliakií cca ve 3%, což je 10-16x vyšší výskyt než v běžné populaci. [44]
Senzitivita a specificita vyšetřovaných protilátek je různá, mění se s věkem, ale u dětí do 2–3 let věku je vysoká, u antiendomyziálních protilátek (AEP) téměř 100%. [10]
Specificita a senzitivita EmA protilátek třídy IgA u aktivní céliakie je téměř 100%, po nasazení bezlepkové diety titr EmA protilátek klesá až k úplné negativitě testu. [44]
- Specificita EmA je uváděna v rozmezí 90-100%, senzitivita 97-100%. [22]
- Kity Dialab: citlivost, specificita a přesnost EMA (83,5; 100; 88,6) [43]
- Kocna et al., 2005: senzitivita 0.813, specificita 0.950, poz. predikce 0.925, neg. predikce 0.871, přesnost 0.891. Protilátky k endomysiu ve třídě IgA jako se specifitou 0.950, test je ovšem prováděn v relativně vyšším ředění séra 1:20. [14]
- Senzitivita 85–98 % a specifita 97–100 %. [9]
- Senzitivita 75–98% a specifita 97–100%. Detekce byla imunofluorescenční, vyšetření bylo dražší než AtTGA.
- Hodnocení EMA vyžadovalo zkušenost, je složitější a může být zatíženo individuální chybou.
POCT
- Rychlotest z kapky krve
- Measures blood erythrocyte self-TG2-autoantibody complexes
ARA antiretikulinové protilátky
Protilátky reagují pravděpodobně
- se strukturami intercelulární matrix
- S retikulinovými vlákny
- S endomysiem hladkého svalstva
K průkazu se používá imunofluorescenční techniky, substrátem pro ARA protilátky je nejčastěji tkáň krysí ledviny. [22]
ARA protilátky (třídy IgA) nelze prokázat u nemocných s celiakií, kteří mají současně selektivní IgA deficit (2-3% pacientů s céliakií).
Antiretikulinové protilátky třídy IgA mají senzitivitu i specificitu kolem 90%, stanovení ARA třídy IgG se již opouští. [22]
Rutinní vyšetřování ARA se neuplatnilo pro nízkou senzitivitu. [13]
Ostatní možná doplňková laboratorní diagnostika:
Beta karoten v séru
Je základním, orientačním stanovením absorpční funkce tenkého střeva.V cirkulaci je ß-karoten vázán
- Z 80% na LDL
- 8% na HDL
- Z 12% na VLDL lipoproteiny
Referenční hodnoty závisí na postupu stanovení
- Běžně je uváděno rozmezí pro extrakční metodu tj. stanovení celkových sérových karotenoidů 0.90-4.60 µmol/l
- Užší pásmo referenčních hodnot je 1.12-3.72 µmol/l.
- Pro screening malabsorpčního syndromu u dospělých se uvádí dolní hranice 0.93 µmol/l. [22]
Zátěžový test s ß-karotenem porovnává hladinu nalačno a vzestup po zátěži.
- Pacientovi je podávána dávka 15000 IU s jídlem po dobu 3 dnů.
- Normální hodnotou je vzestup oproti hodnotě nalačno o > 65 µmol/l.
- Tento zátěžový test je klinicky používán velmi zřídka
- Běžněji je používán zátěžový test s A-vitaminem. [22]
Zátěžové, toleranční testy s A-vitaminem
Jsou testy k přesnější kvantifikaci resrpční schopnosti střeva při celiakii.
A-vitamin i ß-karoten jsou rozpustné v tucích, jejich hladina v séru je proto závislá na trávení a vstřebávání tuků. [22]
- Odeběr krve nalačno
- Pak je podána zátěž A-vitamin (Axeroftol) 5000 IU A-vitaminu/kg váhy a tekutina (čaj).
- Za 3 a 5 hodin po podání A-vitaminu další vzorek krve pro porovnání.
- Moderní metodiky stanovení A-vitaminu využívají separačních možností HPLC. [46]
- Test je hodnocen vzestupem hladiny v séru:
- Normální hodnoty:
- Za 3 h: 3.6-12.6 µmol/l
- Za 5 h: 7.2-24.6 µmol/l
- Patologický výsledek:
- Za 3 h: < 3.6 µmol/l
- Za 5 h: < 7.2 µmol/l [46]
D-xylóza
Při tolerančním testu stanovujeme hladinu xylozy v moči a séru, nalačno a po zátěži. Patologickým výsledkem je:
- Hladina v séru za 2 h:
- U dospělých po podání 25g < 1.67 mmol/l
- U dětí po podání 5 g < 1.33 mmol/l
- V 5-ti h sběru moče
- U dětí 5-12 let po podání 5g D-xylózy hodnota < 0.8g/5hod
- U dospělých osob po podání 25g hodnota < 4g/5 hod
Dechový test s 13C-D-xylózou
Po podání 13C-D-xylózy jsou odebírány vzorky vydechovaného vzduchu a je měřena koncentrace CO2 resp. izotopu 13C hmotnostní spektrometrií.
K provedení dechových testů jsou dodávány soupravy, které obsahují definované množství substátu, 2-6 odběrových nádobek pro vzorky vydechovaného vzduchu (podle uspořádání testu) a odběrovou trubičku. [22]
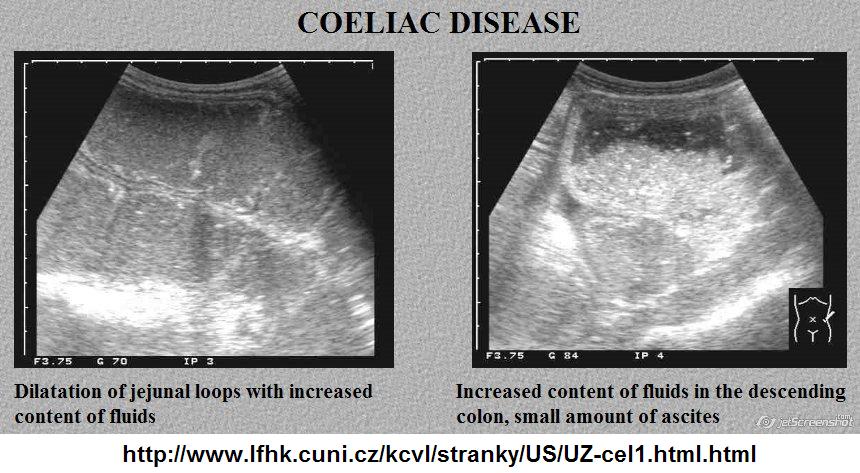
Sonografické vyšetření a celiakie
Zkušený sonografista může při běžném vyšetření břicha najít obraz typický pro celiakii a odeslat pacienta na dovyšetření. Taktéž může odhalit, špatný stav střev u pacientů s celiakií, kterým se nedaří držet dietu.
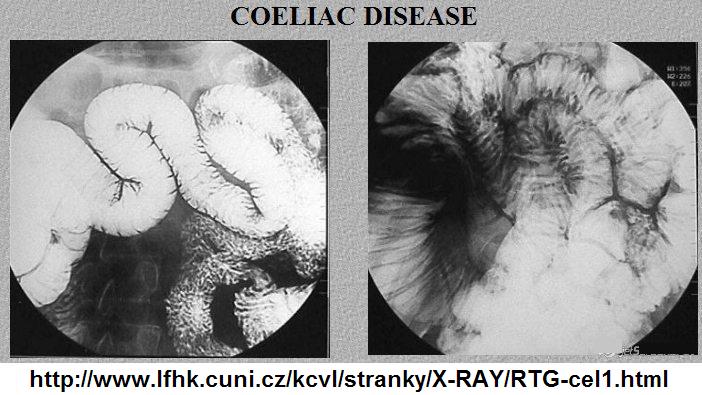
Další zobrazovací metody
Enterobiopsie
Diagnózu celiakie nelze stanovit, pokud není proveden odběr vzorku (biopsie) tenkého střeva a není prokázáno poškození sliznice. [19, 2]
Odběr vzorku k průkazu celiakie se musí provádět v době po alespoň 3-měsíční konzumaci lepku.
Původní kritéria diagnostiky celiakie vyžadovala provedení 3 biopsií (3 odběrů vzorku tenkého střeva) – nejprve při obtížích, poté po bezlepkové dietě (kdy by mělo dojít ke kompletní úpravě nálezu na střevní sliznici) a po navrácení lepku do diety (nález by se měl opět zhoršit).
Po objevu specifických protilátek – především proti endomysiu a tkáňové transglutamináze – se diagnostika celiakie přehodnotila. [19]
V současné době se jeví pro diagnostiku celiakie dostatečné, provedou-li se 2 enterobiopsie, někteří autoři dokonce tvrdí, že stačí jedna.
Kolik biopsí je skutečně potřebných k potvrzení diagnózy, je stále předmětem sporů - především dnes, kdy je možno provádět genetické testy dipozice k celiakii.
Potvrdí-li první biopsie provedená v průběhu akutních projevů onemocnění charakteristické slizniční změny, doporučí se bezlepková dieta. Po nasazení bezlepkové diety se sleduje efekt s časovým odstupem.
Druhá biopsie se provádí, je-li průběh asymptomatický a protilátky poklesly (asi v 6 letech), většinou před nástupem dítěte do školy a po předchozí 3–6 měsíční expozici lepkem (stačí 2 krajíce chleba denně = asi 5 g lepku) [10]
U dětí se provádí odběr bioptického vzorku též Coombsovou nebo Carreyovou kapslí – to znamená kapslí velikosti malého bonbónu, který pacient spolkne. Kapsle je zavedena do oblasti 1. kličky jejuna, a odtud se odebere vzorek tkáně. Odběr malého vzorku střeva je nebolestivý. Toto vyšetření se daří i u předškolních dětí.

U dospělých je odběr prováděn většinou při gastroskopii. Původně byl odebírán vzorek z oblasti 1. kličky jejuna (asi 10 cm distálně od Treitzova ohbí) [10], bylo však zjištěno, že stačí provést odběr z oblasti aborálního duodena pod Vaterovou papilou [9] nejméně ze dvou míst a je nutné vzorek odebrat z vrcholu Kerkringových řas 4–5 bioptických vzorků. [13]
- To znamená, že postačí kratší přístroj – gastroskop a u všech pacientů není nutné provádět enteroskopické vyšetření. [19]
Vyšetření protilátek nenahrazuje provedení biopsie. [13]
Odebraný vzorek slouží k podrobnému mikroskopickému histologickému a histochemickému, patologickému vyšetření. Biopsii by měli popisovat dva na sobě nezávislí patologové. [2]
Stupeň postižení tenkého střeva u neléčených osob určuje závažnost onemocnění.
Maximum změn bývá v proximální části tenkého střeva (distální duodenum a jejunum) [13], vzácně mohou být abnormity v žaludku nebo v rektu. [9]
Ale ani biopsie není 100% zárukou stanovení správné diagnózy, neboť změny nemusí být vždy difúzní, mohou být mozaikovité anebo se podobné změny mohou vyskytovat i u jiných střevních chorob, které se histopatologicky jen obtížně odlišují od celiakie. [9]
U dětí, které mají nezralý slizniční imunitní systém (především do 3 let) [10], může i pouhý infekční průjem navodit celiakii pododbné změny střevní sliznice (v těchto případech není většinou hyperplázie krypt tak vyznačena nebo chybí) [10].
Změny střevní sliznice při celiakii
Makroskopicky jsou při enteroskopii
- Vyhlazené cirkulární Kerkringovy řasy
- Při zvětšení obrazu je zřejmé políčkování až mozaikový reliéf sliznice
- Nápadnější je i cévní kresba [13]
Mikroskopicky v bioptických vzorcích
- Subtotální až totální atrofii až vymizení klků
- Tvarové změny klků
- Chybí typické vysoké prstovité klky s normálními enterocyty
- Obsahují jen malé množství pohárkových buněk [13]
- Střevní sliznice je vyhlazená
- Lieberkühnské krypty jsou hyperplastické a hluboké
- lymfocyty extendují z epitelu až do krypt, často dosahují až k povrchu [13]
- Edém lamina propria
- Lymfoplazmocytární zánětlivá infiltrace epitelu a submukózy
- Odpovídající zvýšené produkci imunogloubulinů
- Epiteliální apoptóza je zvýšená [13]
- Zvýšená permeabilita sliznice
- Důsledkem defektů buněčného těsného spojení (zonula occludens) [22]
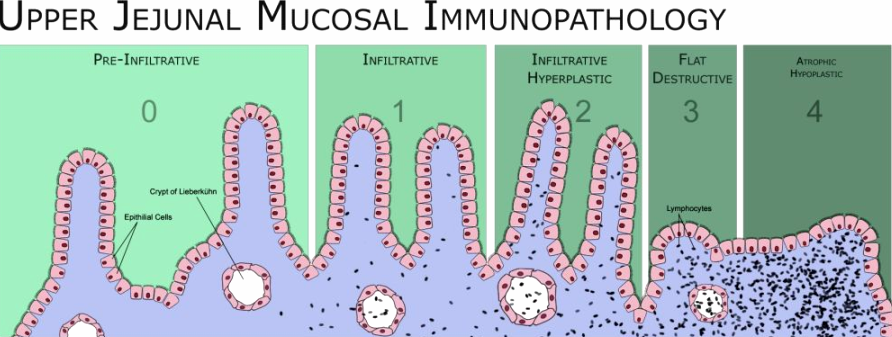
Histologická Marshova klasifikace slizničních lézí (1995) [9]
- Typ 0 (preinfiltrativní):
- Normální histologie, vyskytuje se u části nemocných s potencionální formou celiakie a herpetiformní dermatitidou
- Typ 1 (infiltrativní):
- Normální slizniční architektonika, zvýšený obsah IEL (intraepiteliálních lymfocytů)
- Typ 2 (hyperplastický):
- Zvýšený obsah IEL, zvýšená hloubka krypt bez redukce klků
- Typ 3 (destruktivní):
- Snížení až vymizení klků, hypertrofie krypt, neúplné vyzrávání enterocytů, edém a infiltrace slizničního vaziva zánětlivými buňkami
- Typ 4 (hypoplastický):
- Konečný stupeň poškození střevní sliznice u malého množství pacientů nereagujících na bezlepkovou dietu. Přítomna je difuzní atrofie, hustá buněčná infiltrace proprie, depozita kolagenu v mukóze a submukóze. [13]
Při refrakterním průběhu celiakie a ulcerativní jejunoileitidě je nutné doplnit imunohistologické vyšetření IEL a vyloučit lymfom sdružený s celiakií (EATL = enteritis associated T-cell lymphoma). [13]
Histochemicky se prokáže
- Redukce enzymatického vybavení enterocytů kartáčkovitého lemu (disacharidáz) [22, 13, 9]
- Není podmínkou diagnózy celiakie
- Je obtížně dostupná
- Není pro celiakii specifická [13]
Klasifikace celiakie dle míry projevů a diagnostikcých testů:
Klasická - typická - plně rozvinutá forma CS:- 30–40 % nemocných.
- Histologický nález i sérologické markery celiakie jsou pozitivní.
- Typické jsou symptomy i laboratorní nález související s generalizovanou malabsorpcí.
- Charakteristický projevy se nejčastěji vyskytují u dětí ve věkové skupině mezi 8–20 měsícem.
Subklinická - oligosymtomatická - atypická - extraintestinální forma CS:
- Nemocní mají atypické příznaky
- Gastrointestinální obtíže prakticky chybí
- Převažují mimostřevní projevy
- Anemie
- Metabolická osteopatie
- Neurologická symptomatologie
- Gynekologické obtíže aj.
- Biopsie i sérologie jsou pozitivní
Silentní - němá CS:
- Dnes se předpokládá, že asymptomatických forem je asi 7× více než symptomatických.
- Tichá celiakie nemá zřetelné klinické projevy nebo chybí zcela
- Histologický nález je pozitivní
- V séru jsou pozitivní AEP, AGP [10]
- Rodinná anamnéza CS bývá pozitivní [13]
- Alarmujícím je i zjištění studií, že pacienti s celiakii musí být léčeni bez ohledu na to, zda trpí klinickými příznaky onemocnění či ne.
- Přetrvávající poškození sliznice, ať už provázené typickými symptomy nebo asymptomatické, může vést u dospělých pacientů s celiakií, kteří nedodržují striktní dietu, k závažným komplikacím. [15]
Latentní CS:
- Nemocní jsou asymptomatičtí
- Biopsie sliznice tenkého střeva je necharakteristická
- Vykazuje pouze zvýšení počtu IEL (intraepiteliálních gama/delta lymfocytů)
- Sérologie AEP, AtTGP je pozitivní
- Pacienti t.č. nemají symptomy nemoci
- Nemocní s diagnostikovanou CS, dodržující bezlepkovou dietu, mohou mít při kontrole obdobný nález.
- Stejný nález může vykazovat biopsie u nemocných v časné fázi celiakie. [13, 10, 9]
Potenciální CS:
- Pacienti, kteří neměli nikdy příznaky celiakie
- Mohou vykazovat jen některé imunologické abnormity
- Biopsie může být negativní a/nebo se zvýšením IEL(zvýšený počet gama/delta lymfocytů v submukóze sliznice)
- AEP protilátky mohou být pozitivní ale i negativní
- Osud těchto pacientů není z hlediska propuknutí, exacerbace či relapsu onemocnění znám a vyžadují dlouhodobé sledování, ev. i opakovanou biopsií po více letech. Pozdní relaps / propuknutí choroby je možný. [10]
- Častá je genetická predispozice
- Speciálně HLA–DQ2 ev. DQ8. [13, 9]
- Do této skupiny spadá asi 20% v době genetického vyšetření zdravých jedicnů s DQ2 nebo DQ8.
Negativní výsledek genetického vyšetření
- S 98% jistotou může vyloučit celiakii a zredukovat tak početnost níže popsaných skupin pacientů s potencionální celiakií a umožnit tak jejich selektivnější sledování v čase. Jsou to především:
- 1) Pacienti s onemocněním, které je asociováno s vyšším výskytem celiakie
- 2) Příbuzní pacientů s celiakií (především prvního stupně)
- 3) Jedinci, kterým byla v dětství diagnostikována tzv.“přechodná glutenová intolerance”.
- Tato skupina tvoří asi 5% dětí s „celiakií“ diagnostikovanou do 2 let věku.
- Tato diagnóza není vždy uznávána, neboť se s vlekou pravděpodobností nemusí jednat o přímo o celiakii jako takovou – tedy o doživotní onemocnění.
- Měla by splňovat podmínky:
- Iniciálně nemoc s těžkou enteropatií nelišící se od klasické celiakie, kompletní remise a úplné vyléčení na bezlepkové stravě, normální střevní sliznice po 2 letech stravy s lepkem. [10]
Na závěr:
V případě, že kdykoliv v průběhu života byla diagnostikována celiakie (genetika + serologie + biopsie), jedná se o doživotní onemocnění a nutnost striktní bezlepkové diety je doživotní bez ohledu na přítomnost či nepřitomnost symptomů.Je hrubou chybou zanechat bezlepkové diety po úpravě zdravotního stavu v případě celiakie..jpg)
.jpg)
.jpg)
.jpg)
.jpg)